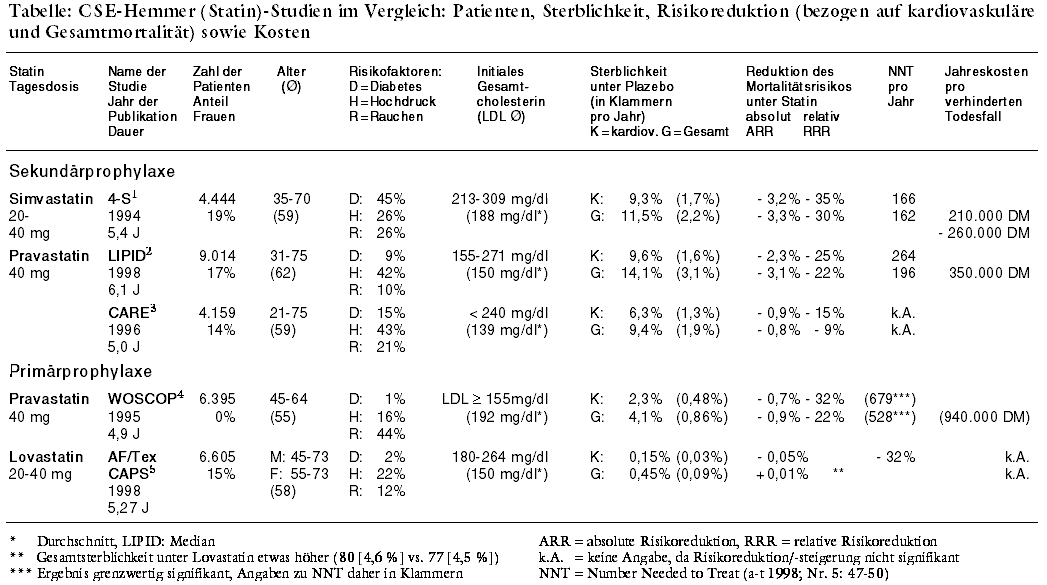
Mit der 4-S-Studie1* wurde 1994 erstmals eine Untersuchung zur medikamentösen Cholesterinsenkung publiziert, in der nicht nur die
Senkung kardiovaskulärer Ereignisse, sondern auch eine Abnahme der Gesamtmortalität dokumentiert wird (vgl. a-t 1991; Nr. 12: 111-2). Seither sind vier weitere Studien zu CSE-Hemmern mit klinischen Endpunkten
veröffentlicht.2-5 Insgesamt haben 30.000 Patienten an den Untersuchungen teilgenommen.
 Endpunkte: Nur die 4-S-Studie1 ist auf Gesamtsterblichkeit als
primären Endpunkt ausgelegt. Primäre Zielkriterien sind in LIPID2* Tod durch koronare Herzkrankheit, in CARE3* und
WOSCOPS4* nicht tödliche Herzinfarkte und Tod durch koronare Herzkrankheit, in AF/TexCAPS5* eine Kombination aus tödlichen und
nicht tödlichen Herzinfarkten, instabiler Angina pectoris und plötzlichem Herztod. In allen Studien wird der primäre Endpunkt günstig beeinflusst,
mit Reduktion des relativen Risikos zwischen 24% und 37%. Endpunkte: Nur die 4-S-Studie1 ist auf Gesamtsterblichkeit als
primären Endpunkt ausgelegt. Primäre Zielkriterien sind in LIPID2* Tod durch koronare Herzkrankheit, in CARE3* und
WOSCOPS4* nicht tödliche Herzinfarkte und Tod durch koronare Herzkrankheit, in AF/TexCAPS5* eine Kombination aus tödlichen und
nicht tödlichen Herzinfarkten, instabiler Angina pectoris und plötzlichem Herztod. In allen Studien wird der primäre Endpunkt günstig beeinflusst,
mit Reduktion des relativen Risikos zwischen 24% und 37%.
 Sterblichkeit: Die Gesamtsterblichkeit wird nur in der
Sekundärprophylaxe, das heißt bei Patienten mit Angina pectoris oder Herzinfarkt in der Vorgeschichte, signifikant vermindert. In der WOSCOP-Studie, an
der Männer mit koronarem Risiko von durchschnittlich 1,5% pro Jahr, aber ohne manifeste koronare Herzkrankheit teilgenommen haben, ergibt sich im Trend
eine Abnahme der Gesamtsterblichkeit unter dem Statin. Bei den weniger gefährdeten Patienten in AF/TexCAPS (vergleiche das Sterblichkeitsrisiko unter
Plazebo in der Tabelle) bleibt die Einnahme von Lovastatin ohne Einfluss auf die Gesamtmortalität. Auch ein Effekt auf das Risiko, aus kardiovaskulärer
Ursache zu sterben, lässt sich hier statistisch nicht absichern. Sterblichkeit: Die Gesamtsterblichkeit wird nur in der
Sekundärprophylaxe, das heißt bei Patienten mit Angina pectoris oder Herzinfarkt in der Vorgeschichte, signifikant vermindert. In der WOSCOP-Studie, an
der Männer mit koronarem Risiko von durchschnittlich 1,5% pro Jahr, aber ohne manifeste koronare Herzkrankheit teilgenommen haben, ergibt sich im Trend
eine Abnahme der Gesamtsterblichkeit unter dem Statin. Bei den weniger gefährdeten Patienten in AF/TexCAPS (vergleiche das Sterblichkeitsrisiko unter
Plazebo in der Tabelle) bleibt die Einnahme von Lovastatin ohne Einfluss auf die Gesamtmortalität. Auch ein Effekt auf das Risiko, aus kardiovaskulärer
Ursache zu sterben, lässt sich hier statistisch nicht absichern.
 Geschlecht und Alter: Nach einer Metaanalyse profitieren Frauen in
gleichem Ausmaß wie Männer und über 65-Jährige ebenso wie Jüngere.6 Für den Therapiebeginn bei über 75-
Jährigen gibt es bisher keinen Nutzenbeleg. In der Primärprophylaxe ist ein Therapiebeginn auch bei über 65-Jährigen nur schwer zu
begründen. In WOSCOPS wurden Männer über 65 nicht aufgenommen. Aus AF/TexCAPS lassen sich keine klaren Schlüsse für
Ältere ziehen: Ein signifikanter Effekt bleibt in dieser prädefinierten Untergruppe aus.5 Geschlecht und Alter: Nach einer Metaanalyse profitieren Frauen in
gleichem Ausmaß wie Männer und über 65-Jährige ebenso wie Jüngere.6 Für den Therapiebeginn bei über 75-
Jährigen gibt es bisher keinen Nutzenbeleg. In der Primärprophylaxe ist ein Therapiebeginn auch bei über 65-Jährigen nur schwer zu
begründen. In WOSCOPS wurden Männer über 65 nicht aufgenommen. Aus AF/TexCAPS lassen sich keine klaren Schlüsse für
Ältere ziehen: Ein signifikanter Effekt bleibt in dieser prädefinierten Untergruppe aus.5
 Primärprävention: Nach internationalen Empfehlungen soll sich
die Indikation zur medikamentösen Lipidsenkung in der Primärprophylaxe des Herzinfarktes am absoluten Risiko für eine koronare Herzkrankheit
orientieren. Der Cholesterinspiegel allein korreliert nicht zuverlässig mit der Gefährdung. Schwellenwerte lassen sich mit den vorliegenden
Primärpräventionsstudien nicht definieren. In britischen Empfehlungen gilt als Schwelle ein koronares Risiko von 3% pro Jahr, was in etwa dem der
Teilnehmer in den beiden Sekundärpräventionsstudien CARE und LIPID entspricht.7 Zur Bestimmung der Risikohöhe, die
hauptsächlich von Alter, Geschlecht, Blutdruck und Cholesterinwerten sowie davon beeinflusst wird, ob jemand raucht oder an Diabetes erkrankt ist, sind
Schautafeln wie die Sheffield-Tabellen8 entwickelt worden. Primärprävention: Nach internationalen Empfehlungen soll sich
die Indikation zur medikamentösen Lipidsenkung in der Primärprophylaxe des Herzinfarktes am absoluten Risiko für eine koronare Herzkrankheit
orientieren. Der Cholesterinspiegel allein korreliert nicht zuverlässig mit der Gefährdung. Schwellenwerte lassen sich mit den vorliegenden
Primärpräventionsstudien nicht definieren. In britischen Empfehlungen gilt als Schwelle ein koronares Risiko von 3% pro Jahr, was in etwa dem der
Teilnehmer in den beiden Sekundärpräventionsstudien CARE und LIPID entspricht.7 Zur Bestimmung der Risikohöhe, die
hauptsächlich von Alter, Geschlecht, Blutdruck und Cholesterinwerten sowie davon beeinflusst wird, ob jemand raucht oder an Diabetes erkrankt ist, sind
Schautafeln wie die Sheffield-Tabellen8 entwickelt worden.
 Zielwert: Ein optimaler LDL-Zielwert lässt sich mit Studiendaten derzeit
nicht begründen. Zielwert: Ein optimaler LDL-Zielwert lässt sich mit Studiendaten derzeit
nicht begründen.
 Diät: In allen Studien geht der Prüfphase eine Periode voraus, in
der die Teilnehmer eine lipidsenkende Diät einhalten sollen. Die Aufnahme in die Studien wird überwiegend (Ausnahme AF/TexCAPS) von den
Lipidwerten nach Diät abhängig gemacht. Ein günstiger Einfluss von fettarmer Diät auf klinische Endpunkte ist jedoch nicht belegt. Diät: In allen Studien geht der Prüfphase eine Periode voraus, in
der die Teilnehmer eine lipidsenkende Diät einhalten sollen. Die Aufnahme in die Studien wird überwiegend (Ausnahme AF/TexCAPS) von den
Lipidwerten nach Diät abhängig gemacht. Ein günstiger Einfluss von fettarmer Diät auf klinische Endpunkte ist jedoch nicht belegt.
 Auswahl: In Studien mit klinischen Endpunkten sind nur Simvastatin
(DENAN, ZOCOR), Pravastatin (PRAVASIN u.a.) und Lovastatin (MEVINACOR) geprüft. Diese Statine und nicht die neueren, deren klinische Effekte nicht
entsprechend dokumentiert sind, sind daher unseres Erachtens Mittel der Wahl (a-t 1998; Nr. 7: 66). Die Empfehlung
deckt sich unter anderem mit der Evidenz-basierten schottischen Leitlinie.7 Auswahl: In Studien mit klinischen Endpunkten sind nur Simvastatin
(DENAN, ZOCOR), Pravastatin (PRAVASIN u.a.) und Lovastatin (MEVINACOR) geprüft. Diese Statine und nicht die neueren, deren klinische Effekte nicht
entsprechend dokumentiert sind, sind daher unseres Erachtens Mittel der Wahl (a-t 1998; Nr. 7: 66). Die Empfehlung
deckt sich unter anderem mit der Evidenz-basierten schottischen Leitlinie.7
 Verträglichkeit: Häufigste schwere Störwirkung ist die
Leberschädigung. Sie betrifft etwa 1% der Patienten. Die schwerste unerwünschte Wirkung, die Rhabdomyolyse, tritt bei weniger als 0,1% der Anwender
auf,7 häufiger in Kombination mit Fibraten. Verträglichkeit: Häufigste schwere Störwirkung ist die
Leberschädigung. Sie betrifft etwa 1% der Patienten. Die schwerste unerwünschte Wirkung, die Rhabdomyolyse, tritt bei weniger als 0,1% der Anwender
auf,7 häufiger in Kombination mit Fibraten.
 Kosten: Mit 210.000 DM bis 350.000 DM pro verhinderten Todesfall pro
Jahr in der Sekundärprophylaxe des Herzinfarktes (NNT = 160-260; s. Tabelle) sind für Statine das 15- bis 25-fache der Kosten für einen Betablocker
(NNT = 79; 14.000 DM) und das 65- bis über 100-fache der Kosten für Azetylsalizylsäure (NNT = 187; 3.200 DM) aufzuwenden. Kosten: Mit 210.000 DM bis 350.000 DM pro verhinderten Todesfall pro
Jahr in der Sekundärprophylaxe des Herzinfarktes (NNT = 160-260; s. Tabelle) sind für Statine das 15- bis 25-fache der Kosten für einen Betablocker
(NNT = 79; 14.000 DM) und das 65- bis über 100-fache der Kosten für Azetylsalizylsäure (NNT = 187; 3.200 DM) aufzuwenden.


|



