1992 nahm die Zahl der neu an Tuberkulose Erkrankten in Deutschland mit 14.0001 erstmals wieder zu.2 Auch die Rate der
Resistenzen gegen Chemotherapeutika dürfte gestiegen sein. In einer Berliner Klinik erhöhte sich der Anteil der gegen zwei oder mehr Mittel
unempfindlichen Erreger zwischen 1987 und 1993 von 1,7% auf 5,8%.3
RISIKOFAKTOREN: Gegen Tuberkulosemittel resistente Mykobakterien werden in der Regel durch unzureichende – fehlerhafte oder zu kurze –
Behandlung erworben. Erst in jüngster Zeit stecken sich häufiger Menschen mit bereits mehrfach unempfindlichen Erregern an.4 Nach
Ausbrüchen multiresistenter Tuberkulose in US-amerikanischen Einrichtungen vor allem unter HIV-Infizierten2 starben bis zu 90% der
Erkrankten.5
SCHUTZ VOR RESISTENZBILDUNG: Zur Vorbeugung einer Resistenzentwicklung soll die Behandlung einer frischen Tuberkulose mindestens zwei
Monate lang mit einer Vierfachkombination aus Isoniazid (ISOZID u.a.), Rifampicin (RIFA u.a.), Pyrazinamid (PYRAFAT u.a.) und entweder
Ethambutol (MYAMBUTOL u.a.) oder Streptomycin (STREPTO-FATOL u.a.) beginnen,5 gefolgt – bei Standard-Kurzzeittherapie
– von viermonatiger Einnahme von Isoniazid plus Rifampicin.6 Antituberkulotika werden nach Körpergewicht dosiert und einmal täglich
eingenommen.7
Die britische Thoracic Society rät, die Einnahmezuverlässigkeit ambulant behandelter Patienten anhand der Tablettenzahlen sowie durch Urintest
(Rifampicin färbt den Urin rötlich-orange) monatlich zu überwachen.6 Bei Verdacht auf Non-Compliance sollen die dann zum Teil höher
dosierten Antituberkulotika dreimal wöchentlich unter Aufsicht verabfolgt werden.6,8 Isoniazid, Rifampicin, Ethambutol und Streptomycin hemmen nach
Abklingen der antibiotischen Wirksamkeit das Wachstum überlebender Keime jeweils für Stunden oder Tage (postantibiotischer Effekt) und eignen sich
daher für die intermittierende Therapie.7 Der Rückgang neu diagnostizierter multiresistenter Tuberkulose 1994 in New York City um ein Viertel
wird überwiegend auf die direkt überwachte Behandlung zurückgeführt.9 Ob Fixkombinationen wie RIFATER (Isoniazid, Rifampicin
plus Pyrazinamid), die die Einnahme erleichtern sollen, wirksam vor erworbenen Resistenzen schützen können,10 ist bislang nicht
belegt.4
BEHANDLUNG RESISTENTER INFEKTIONEN: Patienten mit positiver Sputumkultur nach längerfristiger Therapie haben ein hohes Risiko
sekundärer oder multipler Resistenz(en).11 Bei Verdacht auf resistente Erreger ist eine vollständige Empfindlichkeitsprüfung
unerläßlich.7 Die Behandlung der mehrfach resistenten Tuberkulose gehört in die Hand erfahrener Lungenfachärzte (a-t 2 [1986], 11).
Die Patienten sollen – auch zum Schutz anderer – in die Klinik eingewiesen werden.
Die gezielte Therapie richtet sich nach den Ergebnissen der Empfindlichkeitstests und der Verträglichkeit der Reservemittel. Liegt ausschließlich eine
Resistenz gegen Isoniazid (Resistenzrate ca. 6%)7 vor, wirkt die Kombination von Isoniazid, Rifampicin, Pyrazinamid, Ethambutol und/oder Streptomycin
gut.7,11 Besteht Erreger-Unempfindlichkeit gegen die beiden stärksten Tuberkulosemittel, Isoniazid und Rifampicin (Resistenzrate ca. 2%),7
muß auf Vielfachregime mit den übrigen Antituberkulotika ausgewichen werden, gegen die noch Empfindlichkeit besteht, einschließlich bakterizider
Mittel wie Gyrasehemmer und Amikacin (BIKLIN u.a.). Die Behandlung soll nach Erzielen negativer Sputumkulturen zwei Jahre dauern.7,11
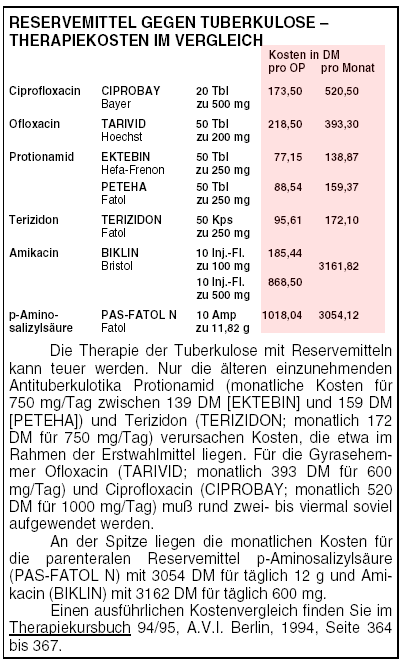
Mit Ofloxacin (TARIVID) und Ciprofloxacin (CIPROBAY) wurden bei vorbehandelten Tuberkulose-Patienten gute Erfahrungen gemacht.
Amerikanische Pneumologen ziehen Gyrasehemmer den anderen per os einzunehmenden Reservemitteln vor. Kontrollierte Studien stehen für diese Indikation
aus.4 Gyrasehemmer sollen in der Tuberkulosetherapie Patienten mit Mehrfach-Resistenzen vorbehalten bleiben und nur in Kombination mit mindestens zwei
weiteren nachweislich wirksamen Mitteln angewendet werden. Resistenzen können sich rasch ausbilden.12
Das Polypeptidantibiotikum Capreomycin (Österreich: CAPASTAT) und das Aminoglykosid Amikacin (BIKLIN u.a.) müssen – wie
Streptomycin – gespritzt werden3 und gefährden bei ungenügender Überwachung vor allem Gehör und
Nieren.
Protionamid (PETEHA u.a.), eine Variante des von allen Tuberkulosemitteln wahrscheinlich am schlechtesten vertragenen Ethionamid (USA:
TRECATOR-SC), wirkt bakterizid und kann die Leber schädigen. Der Cycloserin-Abkömmling Terizidon (TERIZIDON) verursacht
zentralnervöse Störungen, einschließlich Psychosen oder Krampfanfälle.4 Die gleichzeitige Einnahme mit den mitunter ebenfalls ZNS-
toxischen Gyrasehemmern verbietet sich daher.7 Die ausschließlich bakteriostatische p-Aminosalizylsäure steht in Deutschland nur in
Injektionsform zur Verfügung (PAS-FATOL N) und erfordert große Wirkstoffmengen (12 g/Tag).
Zwischen dem neu eingeführten Rifampicin-Derivat Rifabutin (MYCOBUTIN; a-t 3 [1995], 26) und
Rifampicin bestehen häufig Kreuzresistenzen. Der klinische Nutzen des in vitro gegen M. tuberculosis wirksamen Lepramittels Clofazimin (Schweiz:
LAMPREN) ist ungesichert. Hohe minimale Hemmkonzentrationen gegenüber M.-tuberculosis-Stämmen lassen die Eignung von
Amoxicillin/Clavulansäure (AUGMENTAN) oder der Makrolide Clarithromycin (KLACID u.a.) und Azithromycin (ZITHROMAX) fraglich
erscheinen.4
Für Patienten mit umschriebener Erkrankung und guter kardiorespiratorischer Reserve kommen bei Versagen der Chemotherapie auch Resektionsverfahren in
Betracht.4
FAZIT: Gegen gängige Chemotherapeutika unempfindliche Mycobacter-tuberculosis-Stämme nehmen weltweit zu. Die Ursachen liegen vor allem in
unzureichender Behandlung. Die Therapie frischer Infektionen mit der Vierfachkombination aus Isoniazid (ISOZID u.a.), Rifampicin (RIFA u.a.), Pyrazinamid
(PYRAFAT u.a.) sowie von Ethambutol (MYAMBUTOL u.a.) oder Streptomycin (STREPTO-FATOL u.a.) über mindestens zwei Monate soll der
Resistenzentwicklung vorbeugen.

|


