H2-Rezeptorantagonisten wie Cimetidin (TAGAMET u.a.) wirken bei peptischen Geschwüren schnell und zuverlässig (vgl. a-t 5 [1992], 42). 85% der Patienten erleiden jedoch innerhalb eines Jahres ein Rezidiv. Die Mehrzahl der Ulzera geht mit
Helicobacter-pylori-Infektion einher. Nach erfolgreicher Behandlung der Infektion sinkt die jährliche Rezidivquote bei Ulcus duodeni unter 20% (vgl. a-t 4 [1988],
34).2,3,10
ROLLE VON HELICOBACTER PYLORI: Der Keim wird fast ausschließlich auf der Magenschleimhaut gefunden, in Duodenum und
Ösophagus an Orten gastraler Metaplasie.4 Die Diagnosestellung erfordert eine endoskopische Schleimhautbiopsie. Der Keim ist durch Färbung
(Silbernitrat) oder durch die Urease-Reaktion (Methode der Wahl) nachweisbar. Die Harnstoffspaltung in vivo bei Gabe von 14C-markiertem Harnstoff und Messung
der Radioaktivität in der Ausatmungsluft ist zwar schnell durchführbar, beinhaltet aber eine vermeidbare 14C-Belastung.
Serologische Hinweise auf eine akute oder durchgemachte Infektion finden sich relativ oft auch bei gesunden Personen, offenbar häufiger mit zunehmendem
Alter – nach einer britischen Studie sind mindestens die Hälfte aller 50jährigen betroffen.1 Die Infektion mit Helicobacter pylori gilt heute
allgemein als eine Ursache für chronisch aktive Gastritis5, die offenbar häufig symptomlos verläuft.4 Einem Teil der sogenannten
"nicht-ulzerösen Dyspepsien" liegt möglicherweise eine chronisch aktive Helicobacter-pylori-Gastritis zugrunde.4 Nur wenige der
infizierten Personen entwickeln Geschwüre.1
Patienten mit Ulcus duodeni sind zu 90% mit Helicobacter pylori infiziert. Der Keim scheint neben Säure ein pathogener Faktor für das
Zwölffingerdarmgeschwür zu sein.8
Bei etwa 70% der Patienten mit Ulcus ventriculi findet sich Helicobacter pylori. Ob eine Behandlung der Infektion die Rezidivrate günstig
beeinflußt, bleibt umstritten. Bei Magengeschwüren besteht deshalb außerhalb klinischer Studien keine Indikation zur Eliminierung von Helicobacter
pylori.9
WANN BEHANDELN: Mittel der Wahl zur Therapie des Ulcus duodeni sind nach wie vor H2-Rezeptorantagonisten. Die Erfahrungen mit antibakterieller
Behandlung sind beschränkt. Antibiotika können daher nicht allgemein empfohlen werden. Das häufig verwendete Metronidazol (CLONT u.a.) ist
für diese Indikation nicht zugelassen. Versuche zur Eradikation von Helicobacter pylori sollten Patienten vorbehalten bleiben mit häufigen Rezidiven, die
sonst eine medikamentöse Langzeittherapie benötigen, Blutungen oder Perforationen in der Vorgeschichte haben oder vor elektiver chirurgischer
Behandlung stehen.1
WIE BEHANDELN: Vor Therapiebeginn ist eine Resistenzbestimmung erforderlich4: In den meisten europäischen Ländern sind 20% der
Helicobacter-pylori-Stämme gegenüber Nitroimidazolen wie Metronidazol (CLONT u.a.) resistent.6 Bei jungen Frauen sind Resistenzen
möglicherweise häufiger anzutreffen, wenn sie mit Nitroimidazol-Trichomonadenmitteln vorbehandelt wurden.1
Wismutsalze und verschiedene Antibiotika sind wirksam gegen Helicobacter pylori. Am besten untersucht sind Amoxicillin und Tetrazyklin sowie Metronidazol. Einzeln
angewendet eliminieren sie den Keim bei etwa 30% der Patienten. Nach Zweifachkombinationen von Wismutsalz und einem Antibiotikum liegt die Rate bei
50%.1
Bei akutem Ulkus des Zwölffingerdarms wird eine zweiwöchige Dreifach-Therapie empfohlen mit täglich 4 x 300 mg Wismut(III)-zitrathydroxidkomplex
(TELEN) plus 3 x 400 mg Metronidazol (z.B. CLONT) und 4 x 500 mg Tetracyclin (z.B. HOSTACYCLIN) oder Amoxicillin (z.B. AMOXYPEN), nach oder parallel zur
Behandlung mit H2-Antagonisten.1 Die Kombination mit Tetracyclin ist mit einer Eradikationsrate von 93% der mit Amoxicillin (73%) offenbar
überlegen.7
Die Therapie mit der Vielzahl von Tabletten belastet und führt bei etwa 50% der Patienten zu unerwünschten Wirkungen wie metallischem Geschmack,
Übelkeit, Erbrechen und Durchfall. Wismutpräparate färben den Stuhl dunkel.1 Werden die empfohlenen Dosierungen und die
Anwendungsdauer eingehalten, ist das Risiko neurotoxischer Störwirkungen des Wismut-Komplexes wahrscheinlich gering.11 Auf neurologische
Symptome ist aber zu achten (vgl. a-t 7 [1992], 72).
Versagt das Dreifach-Schema, kann eine Behandlung mit Omeprazol (ANTRA u.a.) plus Amoxicillin erwogen werden.1 Eine 10tägige Therapie mit 2 x
40 mg Omeprazol plus 2 x 1 g Amoxicillin und anschließender Einnahme von 20 mg Omeprazol für sechs Wochen eliminiert Helicobacter pylori bei 82% der
Patienten.12 Alternativ kommt auch eine 12tägige Behandlung mit 3 x täglich 750 mg Amoxicillin plus 500 mg Metronidazol, kombiniert mit 300 mg
Ranitidin (ZANTIC) abends für sechs bis zehn Wochen in Betracht (Eradikationsrate 89%).13
Eine erfolgreiche Eradikation bedeutet, daß auch vier Wochen nach Behandlung kein Keim nachweisbar ist. Ist zu diesem Zeitpunkt der Helicobacter-pylori-
Befall saniert, scheint das Risiko einer Reinfektion für mehrere Jahre kleiner als 1% zu sein.1
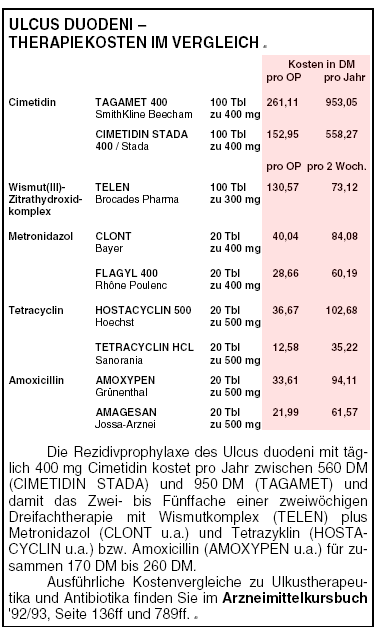
FAZIT: Zwölffingerdarmgeschwüre heilen unter der relativ unbedenklichen Therapie mit H2-Rezeptorantagonisten zuverlässig ab, jedoch sind
Rezidive häufig. Für Patienten mit therapierefraktärem Ulkus kann der Versuch einer Sanierung des Befalls mit Helicobacter pylori sinnvoll sein. Nach
erfolgreicher Eradikation wurden deutlich geringere Rückfallraten als nach H2-Antagonisten allein beobachtet. Das empfohlene 14tägige Therapieregime
mit Wismut in Kombination mit Metronidazol (CLONT u.a., Achtung: keine zugelassene Indikation) und Tetracyclin bzw. Amoxicillin ist deutlich preisgünstiger als
die Langzeitprophylaxe
mit einem H -Antagonisten (s. Kasten). Störwirkungen wie metallischer Geschmack, Übelkeit, Erbrechen und Durchfall betreffen etwa die Hälfte der
Patienten.

|


