Zuckerkranke erhielten 1990 über 11 Millionen Verordnungen von Antidiabetika im Wert von 620 Millionen DM.1 Im Verbrauch nimmt
Deutschland eine Spitzenposition ein. Obwohl keine Hinweise auf unterschiedliche Häufigkeiten von Diabeteserkrankungen existieren, erhalten Deutsche (alte
Bundesländer) fünfmal häufiger orale Antidiabetika und dreimal häufiger Insulin als Briten. Im Vergleich zur Schweiz und zu den Niederlanden ist
der Verbrauch oraler Antidiabetika in Deutschland doppelt so hoch – Indizien für eine "Therapie der Bequemlichkeit", bei der die Grundlagen
der Diabetestherapie vernachlässigt werden.2
Basis jeder Behandlung des Typ-II-Diabetes (Insulin-unabhängiger Diabetes, Erwachsenen-Diabetes) ist die Diät. Die Zuckerkranken müssen ihre
Ernährung umstellen und Übergewicht abbauen. 80-90% aller übergewichtigen Patienten mit Typ II Diabetes lassen sich auf diese Weise ohne
Medikamente behandeln. Es gibt keine Begründung, übergewichtigen Diabetikern mit stabilem Körpergewicht orale Antidiabetika zu verordnen. Dies
ist überflüssig und wegen der möglichen Störwirkungen riskant.2 Absetzen von Sulfonylharnstoffen bei Übergewichtigen, die sich
nicht an Diätvorschriften halten, hat in einer kontrollierten Studie die Hyperglykämie nicht verschlechtert.2 Medikamente kommen erst in Frage,
wenn sich die Stoffwechsellage sonst nicht befriedigend einstellen läßt. Dies dürfte höchstens bei 20 - 30% der Typ-II-Diabetiker der Fall
sein.
In Deutschland werden fast ausschließlich (97%) Sulfonylharnstoffderivate verordnet.1 Jeder fünfte Typ-II-Diabetiker spricht initial nicht auf
Sulfonylharnstoffe an (Primärversager). Sulfonylharnstoffe steigern die Sekretion von Insulin aus den Betazellen der Pankreasinseln, sofern das Inselorgan noch
reaktionsfähig ist, während das Biguanid Metformin (GLUCOPHAGE RETARD) die Glukoseproduktion in der Leber vermindert, ohne den Insulinspiegel zu
beeinflussen.
EIGENSCHAFTEN: Sulfonylharnstoffe werden in Abkömmlinge der ersten Generation wie Tolbutamid (RASTINON u.a.) oder Tolazamid (NORGLYCIN)
und die nach 1970 entwickelten Derivate der zweiten Generation wie Glibenclamid (EUGLUCON u.a.) und Glipizid (GLIBINESE) unterschieden. Diese
Unterscheidung ist ein Marketingprodukt ohne klinische Bedeutung. Die zehn erhältlichen Sulfonylharnstoffe unterscheiden sich in ihren
Plasmahalbwertszeiten, ohne daß dies die Wirkqualität beeinflußt. Glipizid, Gliquidon (GLURENORM), Tolbutamid und Tolazamid – wie auch
das Biguanid Metformin – besitzen mit bis zu 8 Stunden eine kurze Halbwertszeit, Glibenclamid und Gliclazid (DIAMICRON) eine mittellange (6 bis 12 Stunden)
und Chlorpropamid (in Deutschland nicht mehr im Handel) eine lange.
Die Plasmahalbwertszeit bestimmt jedoch die biologische Aktivität nur indirekt. So reichert sich Glibenclamid in den Inselzellen an und wirkt länger als 16 -
24 Stunden. Dies trägt zu den unter Glibenclamid beobachteten anhaltenden und gefährlichen nächtlichen Hypoglykämien bei.3
Wegen des Kumulationsrisikos sollten Dosiserhöhungen erst nach 3 - 4 Tagen erfolgen.2
KLINIK: In klinischen Vergleichen fanden sich keine überzeugenden Unterschiede zwischen den verschiedenen Sulfonylharnstoffen. Die Studien
wurden oft zu kurz, mangelhaft kontrolliert oder mit nicht äquivalenten Dosen durchgeführt.2 Für die in Deutschland dominierende Stellung
der Glibenclamid-Präparate mit fast 90% aller Verordnungen1 fehlt eine pharmakologische Begründung.3 Das bewährte, jedoch teurere
Tolbutamid (s. Kasten) ist vergleichsweise gut verträglich, kurz wirksam und verursacht wahrscheinlich die wenigsten Hypoglykämien. Manchen
Diabetikern bereitet es Schwierigkeiten, die großen Tolbutamid-Tabletten zu schlucken. In den meisten Studien verbesserte die kombinierte Therapie von
Sulfonylharnstoffen und Insulin nicht die Stoffwechselkontrolle.2
AUSWAHLENTSCHEIDUNG: Wer auf Tolbutamid nicht genügend anspricht, läßt sich möglicherweise besser auf die etwas
stärker wirkenden Sulfonylharnstoffe wie Glibenclamid oder Glipizid einstellen. Falls Probleme mit der Zuverlässigkeit der Einnahme bestehen (Compliance),
eignen sich länger wirkende Mittel wie Glibenclamid oder Gliclazid. Ältere Diabetiker sollten diese wegen des höheren Hypoglykämierisikos nicht
initial erhalten. Sind sie jedoch auf diese eingestellt, empfiehlt es sich, die länger wirkenden Derivate beizubehalten, sofern keine Hinweise auf
Hypoglykämien bestehen.
Im Unterschied zu den Sulfonylharnstoffen verursacht das Biguanid Metformin weder Hypoglykämien noch Gewichtszunahmen. Es wird von einigen Klinikern
für die Therapie von Typ-II-Diabetikern mit "therapierefraktärer" Adipositas oder Hypertriglyzeridämie empfohlen. Eine hinreichende
Dokumentation für den Nutzen der Biguanide in solchen Situationen fehlt allerdings. Zudem bleibt bei der langen Liste der Kontraindikationen (vgl. transparenz-
telegramm 1990/91, S. 147/148) kaum ein Kandidat für die Metformin-Einnahme.2
SEKUNDÄRVERSAGEN: Von den initial gut mit Sulfonylharnstoffen eingestellten Patienten entwickeln pro Jahr rund 5% ein
Sekundärversagen.4,3 Nach 10 Jahren ist jeder zweite entgleist. In der Regel macht es dann keinen Sinn, zwischen verschiedenen
Sulfonylharnstoffen in maximalen Dosen zu wechseln, mit Ausnahme möglicherweise von Tolbutamid auf andere Sulfonylharnstoffe.3
Entscheidend zur "Prävention" des Sekundärversagens ist die straffe Indikationsstellung zu Beginn der Behandlung. Die "Therapie der
Bequemlichkeit" mit oralen Antidiabetika ohne Gewichtsreduktion und Diät bahnt Therapieversagen an,4 insbesondere wenn die Normalisierung
des Blutzuckers dem Patienten suggeriert, daß er weiter essen kann und die medikamentös induzierte erhöhte Insulinfreisetzung Hunger und
Gewichtszunahme stimuliert.
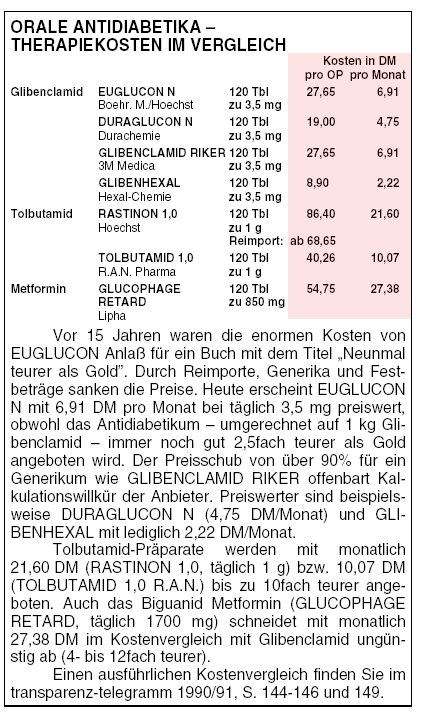
UNERWÜNSCHTE WIRKUNGEN: Hypoglykämien kommen unter Sulfonylharnstoffen häufig vor, besonders bei Verwendung der
länger wirkenden Derivate. In einer Studie entwickelten 31% der Patienten unter Glibenclamid, 7% unter Chlorpropamid und 8% unter Ultralente Insulin innerhalb
eines Jahres milde Hypoglykämiesymptome. In einer schwedischen Studie waren Glibenclamid-Patienten mit Hypoglykämie älter und hatten eine
schlechtere Prognose. 10 der 57 Patienten mit Hypoglykämie verstarben. Einige nahmen täglich lediglich 2,5 mg Glibenclamid.3
Appetitlosigkeit, Übelkeit und Magen-Darm-Störungen sind häufige Störeffekte von Metformin. Diese lassen sich mildern, wenn das Biguanid zu
den Mahlzeiten genommen wird.3 Die nicht kalkulierbare Laktazidosegefährdung macht engmaschige Laborkontrollen erforderlich.
FAZIT: Diät, Gewichtsreduktion und körperliche Betätigung sind Eckpfeiler der Führung von Personen mit Insulin-unabhängigem (Typ
II)-Diabetes. Vernachlässigt der Kranke diese Grundvoraussetzungen nützen auch keine Medikamente. Alle Sulfonylharnstoff-Antidiabetika wirken
qualitativ gleichartig. Das kurz wirkende, jedoch vergleichsweise teure Tolbutamid (RASTINON u.a.) ist eine gute erste Wahl, besonders für ältere
Personen. Länger wirkende und etwas wirkstärkere Derivate wie Glibenclamid (EUGLUCON N u.a.) lassen sich leichter schlucken und erleichtern mit
einmal täglicher Anwendung die Zuverlässigkeit der Einnahme. Sie verursachen häufiger Hypoglykämien. Diese kommen auch unter niedrigen
Dosen vor.

|


