Die Ära des Laparoskops hat eine Neubewertung der Erkrankung mit sich gebracht: Man weiß heute, dass die Endometriose, außerhalb
des Uterus versprengte Gebärmutterschleimhaut, sehr viel häufiger ist als zuvor angenommen. Schätzungen gehen von bis zu 44% aller Frauen im
gebärfähigen Alter aus.1 Geringe Endometrioseherde sind wahrscheinlich normal.2,3
Als Ursache wird vorrangig die Absiedelung von Endometriumzellen diskutiert, die während der Menstruation durch die Eileiter in die Bauchhöhle gelangen
(retrograde Menstruation). Auch hämatogene Streuung wird vermutet. Endometrioseherde sind meist im kleinen Becken lokalisiert, selten aber auch in Darm,
Bauchwand oder sogar Lunge. Die ektope Gebärmutterschleimhaut macht ähnlich der regelrecht lokalisierten Schleimhaut hormonabhängige
zyklische Veränderungen durch. Da außerhalb des Uterus Blut und abgestoßenes Gewebe nicht abfließen können, bilden sich um die
Herde Entzündungen, Verwachsungen oder mit Abbauprodukten gefüllte Zysten ("Schokoladenzysten"). Zyklusabhängige Schmerzen im
Beckenbereich, mit dem Alter zunehmende Dysmenorrhoe und Schmerzen beim Geschlechtsverkehr (Dyspareunie) und Stuhlgang charakterisieren die
Endometriose. Sie kann aber auch asymptomatisch bleiben.1 Umgekehrt muss ein positiver Befund chronische Unterbauchschmerzen nicht vollständig
erklären.4
Die Fruchtbarkeit der Frauen kann beeinträchtigt sein. Dies gilt nicht nur im Falle von Verwachsungen oder Verlegungen bei fortgeschrittener Erkrankung,
sondern kann auch für leichtere Stadien zutreffen. Die Ursache dafür ist nicht geklärt.
Nach einer schwedischen Beobachtungsstudie haben betroffene Frauen möglicherweise ein erhöhtes Brustkrebs-, Lymphom- und Ovarialkrebs-Risiko.
Die Gefahr eines Eierstockkarzinoms soll besonders nach lange bestehender Endometriose des Ovars steigen.5
Die Endometriose ist eine östrogenabhängige Erkrankung. Nach Entfernung der Eierstöcke oder nach den Wechseljahren bilden sich sichtbare
Herde zurück.6
Für eine definitive Diagnose ist die Laparoskopie erforderlich. Der Schweregrad der Erkrankung wird in der Regel mit dem revidierten Score der
Amerikanischen Fertilitätsgesellschaft (rAFS-Score) bestimmt. Er basiert auf laparoskopisch sichtbaren Läsionen.1
Therapie
Medikamente und operative Verfahren stehen zur Wahl. Die Therapie soll Schmerzen lindern und die Fruchtbarkeit bessern. Die Erkrankung verläuft
häufig chronisch rezidivierend. In Kohortenstudien kehren die Beschwerden innerhalb von fünf Jahren nach Absetzen des Arzneimittels bei 50% der
Frauen zurück. Nach Operationen soll dies nur 20% betreffen.1 In vier kleinen Interventionsstudien werden auch die Kontrollgruppen nach 6 bis 12
Monaten laparoskopisch nachuntersucht: Danach geht die Erkrankung bei etwa jeder zweiten Patientin auch ohne Behandlung oder unter Scheinmedikament
zurück oder schreitet zumindest nicht fort.7
Die Wahl der Therapie richtet sich nach Ausprägung der Beschwerden, Schweregrad der Erkrankung, Vorbehandlung, Präferenz der Patientin, ihrem Alter
sowie danach, ob Kinderwunsch besteht.
Mit operativen Verfahren lassen sich Endometrioseherde einschließlich Zysten entfernen und Verwachsungen lösen. Die Laparoskopie hat die
offene Chirurgie bei praktisch allen Indikationen im Rahmen der Endometriose ersetzt. Laparoskopische Interventionen können zusammen mit dem
diagnostischen Eingriff vorgenommen werden.
Die Behandlung mit Hormonabkömmlingen zielt darauf, die zyklische östrogenbedingte Stimulation der ektopen Gebärmutterschleimhaut zu
unterdrücken oder zu verringern, indem die Ovarfunktion gehemmt wird. Verwendet werden orale Kontrazeptiva, Gestagene einschließlich Gestrinon
(Großbritannien: DIMETRIOSE), der Gonadotropinhemmer Danazol (WINOBANIN u.a.) und Gonadotropin-Releasing-Hormon (GnRH)-Analoga.
Die Beobachtung, dass die Beschwerden in der Schwangerschaft abklingen, war Grundlage für das therapeutische Konzept der
"Pseudoschwangerschaft" mit hochdosierten Östrogen/Gestagen-Kombinationen. Diese Behandlung ist wegen Unverträglichkeit heute
obsolet.
SCHMERZEN: Der Mitte der 70-er Jahre eingeführte Androgenabkömmling Danazol (a-t 6 [1976], 18) galt lange als
Standardtherapeutikum. Er hemmt die Gonadotropin-Ausschüttung und wirkt androgen, antiöstrogen und antigestagen. Seit den 80-er Jahren werden
zunehmend Gonadotropin-Releasing-Hormon-Analoga verwendet. Durch kontinuierliche Stimulation der Hypophyse bewirken sie nach anfänglicher
Steigerung eine Blockierung der Gonadotropin-Ausschüttung und verursachen eine reversible Menopause. Je nach Präparat werden sie einmal monatlich
mit einer Spritze unter die Bauchhaut implantiert (z.B. Goserelin [ZOLADEX GYN]) oder mehrmals täglich in die Nase gesprüht (z.B. Nafarelin
[SYNARELA]).
Hinweise auf relevante Wirkunterschiede zwischen den verschiedenen GnRH-Analoga gibt es nicht. In dem einzigen publizierten direkten Vergleich lindern
täglich 400 µg Nafarelin und monatlich 3,75 mg Leuprorelin (ENANTONE-GYN) Schmerzen gleich gut bei besserer Verträglichkeit von
Nafarelin.8 Nach einer Metaanalyse von 15 Studien bringen auch Danazol (400 mg bis 800 mg/Tag) und GnRH-Analoga ähnlichen Nutzen.9
So sind in einer Studie bei Behandlungsende in beiden Gruppen 80% bis 90% beschwerdefrei oder haben milde Symptome im Vergleich zu 20% bis 30% zu
Studienbeginn.10 Auch hinsichtlich der Herdschrumpfung nach rAFS-Score findet sich kein Unterschied.9
Die beiden Wirkprinzipien unterscheiden sich jedoch in ihren unerwünschten Effekten. Androgene und anabole Wirkungen wie Akne, Hirsutismus und
Gewichtszunahme dominieren unter Danazol. Unter GnRH-Analoga stehen die Folgen des Östrogenentzugs im Vordergrund, mit Hitzewallungen, Trockenheit
der Vaginalschleimhaut und Knochenverlust. Dieses Störwirkungsprofil scheint eher akzeptiert zu werden als das von Danazol: In mehreren Vergleichsstudien
brechen mehr Frauen die Behandlung mit dem Steroid wegen unerwünschter Effekte ab.11,12 GnRH-Analoga dürfen nur bei laparoskopisch
gesicherter Endometriose und wegen der Gefahr der Osteoporose nur maximal sechs Monate lang verwendet werden. Auch die Einnahme von Danazol ist auf
höchstens drei bis sechs Monate befristet. Wie bei anderen C-17-alkylierten Steroiden sind unter Langzeiteinnahme gut- und bösartige Lebertumoren zu
befürchten.13
Hormonsubstitution parallel zu GnRH-Analoga ("Add- back-Therapie") soll den Beschwerden des Östrogenentzugs vorbeugen, ohne den
erwünschten Effekt zu beeinträchtigen. In Studien wurden Gestagene allein oder in Kombination mit niedrig dosierten Östrogenen sowie das
synthetische Steroid Tibolon (LIVIELLA; a-t 3 [1999], 29) geprüft. Nach der Östrogen-Schwellen-Hypothese
sollen die Hormone in niedriger Dosierung zwar vor Knochenverlust schützen, aber das Wachstum von Endometrioseherden nicht fördern.14 Ein
optimales Add-back-Regime lässt sich derzeit nicht angeben,9 ein zugelassenes Schema finden wir nicht. In der größten randomisierten
Studie mit knapp 350 Frauen mindert ein Regime mit täglich 0,3 mg konjugierten Östrogenen (PRESOMEN 0,3) plus 5 mg Medroxyprogesteron
(GESTAPOLAR u.a.) Hitzewallungen, Scheidentrockenheit und Knochenverlust durch Goserelin gleich gut wie mit der üblichen 0,6-mg-Dosis.15
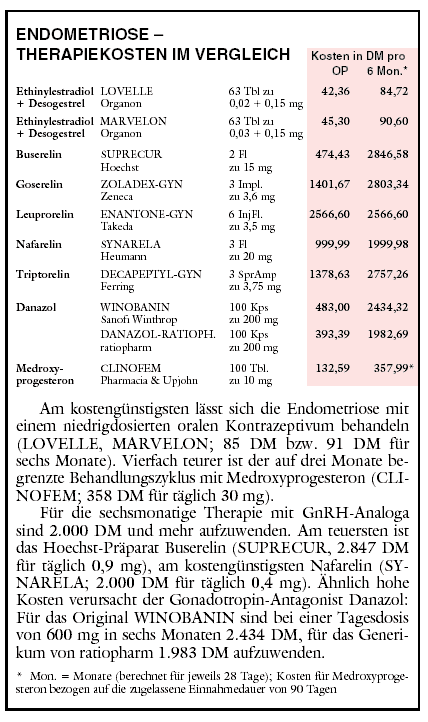
Seit Jahrzehnten werden Gestagene verwendet, ursprünglich im Rahmen des Konzepts "Pseudoschwangerschaft". Unter ihrer
Einwirkung soll sich versprengte Gebärmutterschleimhaut transformieren und atrophieren. Zudem soll ein hemmender Einfluss auf die
Gonadotropinausschüttung bestehen, der den Östrogenspiegel sinken lässt. Aussagekräftige klinische Studien sind
spärlich.16
Täglich 100 mg Medroxyprogesteronazetat lindern im randomisierten Vergleich Schmerzen ebenso wie Danazol und besser als Plazebo. Bauchfellherde bilden
sich unter beiden Hormonen gleich häufig zurück (sechs Monate nach Beendigung der Einnahme laparoskopisch bei 60%).17 Für die vom
Hersteller empfohlene niedrigere Dosierung von 30 mg/Tag (CLINOFEM) finden wir nur unkontrollierte Studien. Ähnliches gilt für Dydrogesteron
(DUPHASTON), Norethisteron (PRIMOLUT NOR u.a.) und Chlormadinon (GESTAFORTIN u.a.).16 Blutungsstörungen, Gewichtszunahme und
Depression belasten die Einnahme von Gestagenen. Norethisteron hat zusätzlich androgene Effekte. Auch Gestagene sind überwiegend nur für
eine zeitlich befristete Anwendung (Monate) zugelassen. Bei Therapie mit Danazol, GnRH-Analoga oder Gestagenen muss eine Schwangerschaft mit
nichthormoneller Methode zuverlässig verhütet werden.
Ein niedrig dosiertes orales Kontrazeptivum mit 0,02 (bis 0,03) mg Ethinylestradiol plus 0,15 mg Desogestrel (LOVELLE, MARVELON) bessert in der einzigen
vorliegenden randomisierten Studie Schmerzen während der Menstruation, nicht menstruationsbedingte Schmerzen und Schmerzen beim Geschlechtsverkehr.
Das Vergleichspräparat, das GnRH-Analog Goserelin, verringert die Dyspareunie zwar besser und lässt Menstruationsschmerzen durch Amenorrhoe gar
nicht aufkommen, wird aber schlechter vertragen.18 Kontrazeptiva haben gegenüber anderen Hormonen den Vorteil, dass sie relativ verträglich
sind und langfristig eingenommen werden können. Auch wenn bisher keine Studiendaten über mehr als sechs Monate vorliegen, lässt sich bei
Frauen, die nicht schwanger werden wollen, eine längere Behandlung vertreten.
Zur Linderung von Menstruationsschmerzen eignen sich nichtsteroidale Antirheumatika wie Ibuprofen (BRUFEN u.a.). Sie werden bei gelegentlicher
Einnahme meist gut vertragen.
Nach vorwiegend retrospektiven oder unkontrollierten Studien lindern laparoskopische Operationen Schmerzen bei relativ geringer Komplikationsrate. In der
einzigen randomisierten Studie mit 63 Frauen wird die Entfernung von Endometrioseherden plus Tennung von sensorischen Nervenfasern von Uterus und Zervix
mittels Laser mit diagnostischer Laparoskopie verglichen. Sechs Monate nach Laserbehandlung haben sich bei 63% der Frauen Schmerzen gebessert im Vergleich
zu 23% der Kontrollgruppe.19 Bei 90% hält der Nutzen nach einem Jahr noch an.7 Durchtrennung von Nervenfasern spielt jedoch in Deutschland
keine Rolle.20
In zwei randomisierten Studien bessern Medikamente wie GnRH-Agonisten, Danazol oder Medroxyprogesteron nach einer Operation die Beschwerden
zusätzlich.21,22 Eine weitere kleine Untersuchung lässt keinen Vorteil gegen Plazebo erkennen.23
Vorbehandlung mit GnRH-Analoga könnte theoretisch eine Operation erleichtern, z.B. durch Schrumpfung von Endometriosezysten. In der einzigen, allerdings
sehr kleinen vergleichenden Untersuchung mit 41 Frauen bleibt ein Vorteil von Leuprorelin jedoch aus.24
STERILITÄT: Es fehlen Belege dafür, dass sich die Fertilität durch medikamentöse Therapie günstig beeinflussen ließe. Die
Autoren einer Metaanalyse sehen keinen weiteren Forschungsbedarf in dieser Frage. Da während der Behandlung mit diesen Arzneimitteln keine
Schwangerschaft eintreten kann oder darf, sind sie für Frauen mit Endometriose kontraindiziert, wenn unerfüllter Kinderwunsch im Vordergrund
steht.25
Ein Nutzen chirurgischer Intervention deutet sich indes an. Gepoolte Daten aus Kohortenstudien und einer methodisch unzulänglichen randomisierten Studie
lassen einen Vorteil gegenüber Danazol oder Nichtbehandlung erkennen.26 In einer randomisierten Studie mit 340 Frauen wird die laparoskopische
Entfernung von Herden und Verwachsungen bei geringfügiger bis milder Endometriose mit diagnostischer Laparoskopie verglichen. Mit 31% vs. 18% werden in
der Interventionsgruppe innerhalb von 36 Wochen mehr Schwangerschaften mindestens bis zur 20. Woche ausgetragen. Eine von acht Frauen profitiert demnach
von dem Eingriff.27 Nach der Operation wurden die Frauen über die Intervention informiert. Welchen Einfluss dieses Wissen auf das Ergebnis hatte,
bleibt ungeklärt.28
FAZIT: Die Endometriose soll nach Schätzungen bis zu 44% der Frauen im gebärfähigen Alter betreffen und kann mit Schmerzen im Becken und
Unfruchtbarkeit einhergehen. Gonadotropin-Releasing-Hormon-Analoga wie Goserelin (ZOLADEX-GYN), der Androgen-Abkömmling Danazol (WINOBANIN
u.a.) und als Reserve Gestagene wie Medroxyprogesteron (CLINOFEM u.a.) können zeitlich befristet verwendet werden, um Schmerzen zu lindern. Mit
schweren unerwünschten Wirkungen wie Hitzewallungen, Knochenverlust bzw. Virilisierung unter GnRH-Analoga bzw. Danazol ist zu rechnen. Der Nutzen von
Gestagenen in den empfohlenen Dosierungen ist schlecht belegt. Unfruchtbarkeit kann keines der Mittel beheben.
Eine längerfristige verträglichere und kostengünstigere Behandlung steht mit einem niedrigdosierten oralen Kontrazeptivum vom Typ LOVELLE zur
Wahl, wenn keine Kontraindikation (Thromboseneigung) vorliegt und kein Kinderwunsch besteht.
Laparoskopische Entfernung von Endometrioseherden und Verwachsungen kann ebenfalls Schmerzen lindern. Der Eingriff scheint sich außerdem günstig
auf die Fruchtbarkeit auszuwirken.

|


