Seit über 20 Jahren veröffentlichen wir mit dem Arzneimittelkursbuch (früher transparenz-telegramm) systematische
Vergleiche, die den Nutzen von Arzneimitteln überschaubar machen und Kostenvergleiche ermöglichen. 1982 errechneten wir, daß die Gesetzlichen
Krankenversicherungen (GKV) 40% (13,6 Milliarden DM/Jahr) der Aufwendungen für Arzneimittel ohne erkennbaren Nutzen ausgeben (a-t 4 [1982], 33; 6
[1982], 53; 8 [1982], 81; 11 [1982], 96).
Heute machen zweifelhafte Präparate "nur" noch rund 20% (7 Milliarden DM) des inzwischen auf 33 Mrd. DM angewachsenen Umsatzes
aus.1 Aber noch immer lassen sich im Sinne einer rationalen Therapie etwa 40% der Verordnungskosten vermeiden, wenn zusätzlich statt teurer
Originale preisgünstige Arzneimittel mit gleichen oder gleich wirksamen Wirkstoffen gewählt werden.2
Eine durchgängige Versorgung mit hochwertigen Arzneimitteln hätte sich mit Hilfe einer Positivliste etablieren lassen können, als
Garant für die Wahl wirksamer Arzneimittel mit günstigem Nutzen-Risiko-Verhältnis und akzeptablen Kosten. Der Bundesverband der
pharmazeutischen Industrie (BPI) befürchtete jedoch erhebliche Umsatzeinbußen. 40% der Mitgliedsunternehmen erwarteten nach einer Rundfrage des
BPI Mindereinnahmen von mehr als 60%.3 Mit einem Kniefall des Gesundheitsministers vor den Lobbyisten endete das Projekt. Staatssekretär
WAGNER überreichte dem Hauptgeschäftsführer des BPI VOGEL zu dessen 60. Geburtstag ein Geschenkpaket, das auf eindrucksvolle Weise die
Bankrotterklärung der Gesundheitspolitik vor den Interessen der Hersteller symbolisiert: die zerschnitzelte Positivliste. Heute trifft die politische Schuldzuweisung
die Ärzte. Ihnen drohen Regreßforderungen, weil das Arzneimittelbudget überschritten wird.
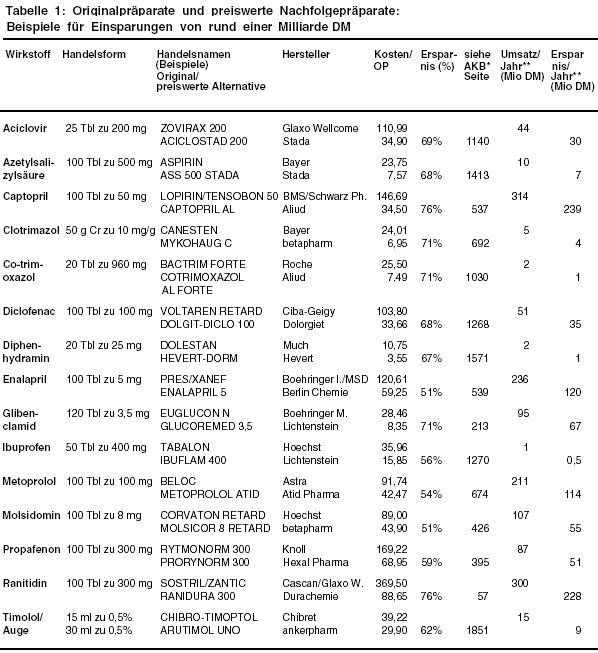
Konzentration auf wenige "Kostenfresser" kann bereits wesentlich zur Entspannung der Finanzsituation beitragen. In Tabelle 1 nennen wir beispielhaft
Medikamente - nach Arzneimittelkursbuch Mittel der Wahl bzw. Mittel der Reserve -, bei denen wirkstoffidentische Nachfolgepräparate
Einsparungen von mindestens 50% ermöglichen. Erhebliche Reserven bergen Wirkstoffe, die noch nicht lange patentfrei sind wie Captopril (LOPIRIN,
TENSOBON; a-t 2 [1995], 10; 2 [1996], 20) und Ranitidin (SOSTRIL,
ZANTIC; a-t 8 [1995], 82). Allein für diese beiden lassen sich, ohne auch nur eine Tablette weniger zu verordnen,
460 Millionen DM freistellen, bei zehn der in der Tabelle genannten Originalpräparate insgesamt knapp eine Milliarde DM. Bis zu fünf Milliarden DM sollen
zur Disposition stehen, wenn konsequent Nachfolgepräparate verordnet werden,2 ganz im Sinne der Anbieter: "Budgetüberschreitungen?!
... Nicht auf Verordnungen verzichten, sondern auf ratiopharm umschichten!"4 "Low Budget statt No Budget"5 (Merck generika).
Wer Präparate eines preiswerten Herstellers des Vertrauens wählt, drückt die Kostenspirale nach unten, auch wenn es nicht immer auf den Pfennig
genau das billigste Mittel ist.
Bisweilen versuchen Markenhersteller, Nachfolgepräparate auf Hochpreisniveau zu etablieren, so etwa die Hoechst AG das Ibuprofen-Präparat
TABALON (Einführungswerbung 1988: "Weltweite Erfahrung in die Hand des Arztes"6). Mit hohen Forschungsaufwendungen oder
besonderer Qualität des Präparates dürfte sich der Spitzenpreis für das bereits 1971 als BRUFEN eingeführte nichtsteroidale
Antirheumatikum wohl kaum rechtfertigen lassen. Arzneiqualität läßt sich weder über den Preis noch über das Renommée
einer Firma definieren. In Reihenuntersuchungen unabhängiger Institute bleiben alle kürzlich geprüften Präparate z.B. mit Captopril (a-t 8 [1996], 77) und Tamoxifen (a-t 9 [1996], 88) trotz erheblicher
Kostenunterschiede unbeanstandet. Zum Teil haben sogar Großkonzerne selbst mit Basisarzneimitteln Probleme: Von 13 geprüften ASPIRIN-Chargen
erfüllen vier in In-vitro-Freisetzungsstudien nicht die Vorgaben, während die Chargenkonformität den meisten Herstellern preiswerter ASS-
Präparate (z.B. Pharmafrid, Ratiopharm) keine Probleme bereitet (a-t 7 [1989], 67). Derzeit zieht Bayer eine Charge ASPIRIN 100 zurück, weil die
Bruchfestigkeit nicht gewährleistet ist.7
Beharrt ein Originalanbieter trotz des nachdrängenden Wettbewerbs auf dem Hochpreisniveau, kann dies für das Arzneimittel den Sturz in die
Bedeutungslosigkeit heißen. Für die einstigen Marktführer UROSIN 300 (Allopurinol), VALIUM (Diazepam) und VIBRAMYCIN N (Doxycyclin) muß
der Patient in der Apotheke kräftig zuzahlen: 72,51 DM bei 100 Tabletten UROSIN 300, 28,84 DM bei 50 Tabletten VALIUM 10 sowie 48,99 DM bei 20
Kapseln VIBRAMYCIN N. Diese Präparate finden sich heute nicht mehr unter den 2.000 meistverordneten Arzneimitteln. Mit ALLOHEXAL, LAMRA
beziehungsweise DOXYCYCLIN BASICS lassen sich die Aufwendungen um bis zu 84% verringern.
Die flexiblere, jedoch halbherzige Preispolitik von Glaxo Wellcome/Cascan, die bei Ablauf des Ranitidinpatents die Preise von ZANTIC/SOSTRIL auf 30% unter
Festbetrag senkten, wird den drastischen Rückgang der Verordnungen dieser Originale nicht verhindern können. Schließlich kosten sie immer noch
bis zum Vierfachen mehr als preiswertere Nachfolgepräparate.
Einige Medikamente, wie das Diazepam-Präparat LAMRA, sind so billig, daß es sich nicht lohnen würde, hierfür ein Rezept auszustellen -
wären sie nicht verschreibungspflichtig. Der Patient bezahlt über die Selbstbeteiligung (Ausnahmen: Kinder, Sozialhilfeempfänger u.a.)
bereits den vollen Betrag in der Apotheke. Für einige preiswerte rezeptfreie Arzneimittel wie niedrigdosierte Azetylsalizylsäure zur Myokardinfarktprophylaxe
(z.B. CC COR, GODAMED 100), Analgetika wie Azetylsalizylsäure (z.B. ASS-OPT) und Parazetamol (z.B. DOROCOFF PARACETAMOL, FENSUM 500) oder
Antihypotonika mit Etilefrin (z.B. ETIL 5 VON CT, ETILEFRIN AL 5) erübrigt sich ein Rezept, da auch hier die Kassen keinen Pfennig dazutun.
Sollten künftig Zuzahlungen durchgesetzt werden, die von Krankenkasse, Indikation und Stoffgruppe abhängen, berechnet der Verband Aktiver
Pharmaunternehmen (VAP), der Generikahersteller vertritt, daß die Patienten über ein Viertel der bisher teilweise erstatteten N1-Packungen und ein Achtel
der N2-Packungen vollständig selbst bezahlen müssen.8
Für umstrittene und überholte Arzneimittel gibt die GKV jährlich rund 7 Milliarden DM aus. Solche Medikamente sind im Arzneimittelkursbuch
'96/97 mit roter Signalfarbe unterlegt. Beispiele für Indikationsgruppen und einzelne Präparate finden Sie in Tabelle 2. Solche Produkte lassen sich oft
ersatzlos streichen, wenn etwa im Rahmen strukturierter Therapieprogramme nichtmedikamentöse Möglichkeiten für Diabetiker ausgeschöpft
werden und auf Behandlungsversuche mit zweifelhaft wirkenden Neuropathiepräparaten wie Liponsäure (THIOCTACID; a-t 3 [1994], 26; siehe Seite 113) verzichtet wird. Bei Demenz bringen eine
symptomatische Arzneitherapie von Verhaltensstörungen wie Unruhe und Depression sowie konsequente Milieutherapie zur Verhinderung von Unter- und
Überforderungen mehr Erfolg als Nootropika und Mittel, die die Durchblutung des Gehirns fördern sollen.9
FAZIT: Rund 9 Milliarden DM stehen zur Disposition, wenn Generika konsequent Originalpräparate verdrängen und auf die Verordnung
umstrittener Arzneimittel verzichtet wird. So lassen sich Freiräume schaffen für eine sinnvolle Ausschöpfung des Arzneimittelbudgets, beispielsweise
auch für die Verordnung relativ teurer echter Innovationen, die einen Fortschritt in der Therapie bedeuten wie die in den letzten Jahren eingeführten
Reserve-Antiepileptika (a-t 8 [1993], 78; 5 [1995], 51), potente
antiretrovirale Medikamente zur AIDS-Therapie (a-t 6 [1996], 58) oder neuere Regime zur Eradikation von H. pylori (a-t 1 [1996], 13).


|



